コラム

高血圧と合併症
2025.11.18
はじめに
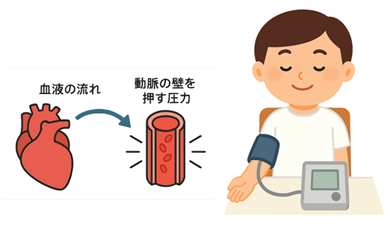
血圧とは何でしょうか。一言で表現すれば、心臓から送り出された血流が動脈の壁を押す圧力です。
実際の血圧の値は、心機能(心収縮力や心拍数など),血管壁の伸展特性(弾性),末梢血管抵抗、静水圧、血管周囲の組織圧、大気圧などを反映しており,生理学的にはかなり複雑で、多くの要素が作用した結果の総合的な値です。
さらに、血圧は循環血漿量(血液量)、自律神経系、内分泌系や様々な細胞から分泌される物質など、多くの因子によって制御されています。このため、正常人でも日常生活により血圧は常に変動します。通常は朝に覚醒すると血圧は上昇し、夜間や睡眠中は低下します。気温が低下すると手足や皮膚の血管は収縮してこれらの部位の血流量を減らし体内の熱の放出を抑制します。このため冬は夏より血圧が高くなるのが一般的です。


高血圧(症)とは
高血圧は、血圧が高いという一種の状況です。偶然測定した血圧が基準値を超えただけでは高血圧(症)とまでは言えません。高血圧(病的である)と診断されるのは、反復した測定により血圧が基準値より高い場合です。診察室での反復の測定で収縮期血圧(最高血圧)が140 mmHg以上、または拡張期血圧(最低血圧)が90mmHg以上であれば、高血圧と診断されます。
高血圧の種類
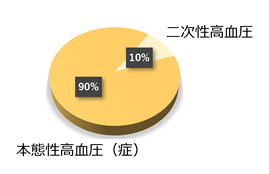
高血圧の原因が明確に判らないものが本態性高血圧(症)であり、高血圧の約90%がこれに該当します。遺伝的要因が発症に関与するほか、生活習慣などの環境因子にも影響されるため生活習慣病の1つでもあります。
血圧上昇を来す明確な疾患に伴う高血圧を二次性高血圧と呼びます。高血圧の約10%がこれに該当します。例として、腎機能障害(腎不全)、腎動脈狭窄、内分泌腫瘍、睡眠時無呼吸症候群、薬剤などが知られています。二次性高血圧の原因となる疾患を治療することで高血圧や高血圧に伴う合併症が改善する可能性があります。
高血圧と動脈硬化
動脈壁は本来弾性がありますが、高血圧が持続すると動脈壁は常に異常に高い圧力に晒されこれに抵抗するため、次第に厚くなり弾性を失います。これが動脈硬化です。
脂質異常症(高コレステロール血症等)が合併している例では、動脈の内膜(動脈の内壁)にコレステロールが沈着し、そこに炎症が生じて動脈硬化がより進行します。糖尿病の存在も動脈硬化の進行に拍車をかけます。動脈硬化は高血圧を悪化させ、その結果さらに動脈硬化が進むという悪循環に陥ります。
動脈硬化は、大動脈などの大血管にも網膜動脈などの小血管にも起こります。障害されやすい臓器を標的臓器といい、高血圧の標的臓器は脳、心臓、腎臓、大動脈、眼底などの動脈や動脈の豊富な臓器です。
高血圧とその合併症
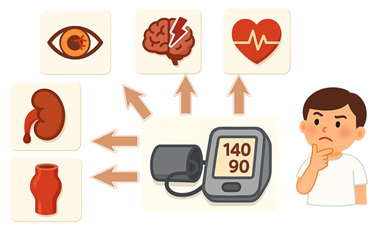
高血圧の合併症には、上述の通り、高血圧自体によるものと、高血圧の他に脂質異常症等が一体となって引き起こす動脈硬化による臓器障害がありますが、ここでは両者を区別せずに標的臓器障害について説明します。
①脳卒中(脳血管疾患)
 脳の動脈が閉塞する(詰まる)脳梗塞と血管が破れる脳出血とが含まれます。脳梗塞や脳出血では、意識障害、言語障害、片麻痺(半身まひ)、感覚麻痺(感覚の低下や喪失)などを認めます。脳卒中は日本人の死因の第4位であり(人口動態統計;厚生労働省.2024年)、寝たきりの原因の第1位の疾患です。
脳の動脈が閉塞する(詰まる)脳梗塞と血管が破れる脳出血とが含まれます。脳梗塞や脳出血では、意識障害、言語障害、片麻痺(半身まひ)、感覚麻痺(感覚の低下や喪失)などを認めます。脳卒中は日本人の死因の第4位であり(人口動態統計;厚生労働省.2024年)、寝たきりの原因の第1位の疾患です。
脳梗塞は、脳動脈の閉塞の部位や発症のメカニズムによってラクナ梗塞、アテローム血栓性梗塞、心原性脳塞栓に分類され、前2者で約半分を占め、原因は脳動脈や頸部動脈の動脈硬化です。予防として生活習慣の改善が重要です。心原性脳塞栓は後述します。
脳出血の好発部位により、脳の表面に発生するものと脳の深部に発生するものとに分類されます。前者の原因の多くは脳血管壁のアミロイドβタンパクの沈着によって引き起こされる脳アミロイド血管症で、高齢者に多発します。後者の最大の原因は高血圧です。1990年代以降の降圧薬の進歩によって脳出血が大きく減少しました。しかし、欧米に比較して日本を含む東アジアは脳出血の発生頻度が有意に高い地域であるため、高血圧の予防は大切です。
②心肥大(高血圧性心疾患)、心不全、虚血性心疾患、心房細動
 いずれも高血圧と強い相関があります。心肥大の最大の原因は高血圧です。高血圧が存在すると心臓から全身へ血液を送り出すのに心臓が持続的に過度な力仕事を要するようになり心筋が肥厚します。この状態が心肥大で、特に高血圧による場合を高血圧性心疾患とも呼びます。心肥大では心室からの不整脈が発生しやすくなり突然死のリスクが高まります。更に、心室の拡張機能が低下し、心不全になることがあります。心不全の主な症状、動作時の息切れ、呼吸困難、咳、血圧低下、尿量低下、浮腫(むくみ)等です。
いずれも高血圧と強い相関があります。心肥大の最大の原因は高血圧です。高血圧が存在すると心臓から全身へ血液を送り出すのに心臓が持続的に過度な力仕事を要するようになり心筋が肥厚します。この状態が心肥大で、特に高血圧による場合を高血圧性心疾患とも呼びます。心肥大では心室からの不整脈が発生しやすくなり突然死のリスクが高まります。更に、心室の拡張機能が低下し、心不全になることがあります。心不全の主な症状、動作時の息切れ、呼吸困難、咳、血圧低下、尿量低下、浮腫(むくみ)等です。
高血圧や脂質異常症等による動脈硬化は心臓を栄養している冠動脈にも発生します。冠動脈の動脈硬化が重度になると運動、労働、強いストレスに伴って、あるいは突然に心筋への酸素や栄養の供給が不足し、胸部、左腕、背中等に痛みや圧迫感を生じることがあります。これが虚血性心疾患で、狭心症や心筋梗塞が含まれます。一般に、症状が数分から15分前後で消失すれば、狭心症です。症状が激しく、呼吸困難、冷汗、嘔気等があり、15分以上持続する場合には急性心筋梗塞が疑われます。急性心筋梗塞では、閉塞した冠動脈が栄養する部分の心筋は壊死し、その部分が大きくなると心臓の収縮や拡張が障害されます。虚血に陥った心筋により心室細動など致命的な不整脈を引き起こすことがあります。いずれも命にかかわる危険な状態であり緊急の治療が必要です。
尚、狭心症では一般的に無症状時の心電図の変化はない場合が多いため、健康診断で異常を指摘されていなくても注意が必要です。
高血圧症は心房細動を発生させる高リスク因子です。高血圧と心房細動はしばしば併存し、いずれも加齢に伴って発症頻度も増加します。心房細動では、心房が細かく震える様にしか動かないため、左房内に血液が滞り血栓(血の塊)が発生することがあります。この血栓が左室から血流に乗って脳動脈を閉塞することにより脳梗塞を引き起こします。これが心原性脳塞栓で、他の種類の脳梗塞に比較して、生命予後や後遺症が最も重篤です。
心疾患は日本人の死因の第2位であり(人口動態統計;厚生労働省.2024年)、心疾患と密接に関連する高血圧の管理は重要です。
③慢性腎疾患(CKD)
 慢性腎疾患は、慢性に経過する様々な腎臓病の総称です。タンパク尿などの異常や腎機能が正常の60%未満に低下した状態が3か月以上持続する場合に診断されます。慢性腎疾患初期はほとんど無症状です。長期間の経過で徐々に腎機能が低下し、病期が進行すると、貧血、疲労感、むくみなどの症状が現れます。ある程度まで進行すると自然に治ることはありません。末期腎不全では、透析療法や腎移植を受けなければならない状態に至ります。慢性腎疾患の原因として多いのは糖尿病と高血圧です。血管の豊富な臓器である腎臓は、高血圧の影響が大きく、動脈硬化による腎硬化症を引き起こします。腎硬化症は、現在透析導入の原因の第3位で、生活習慣病や高齢化により増加傾向にあります。
慢性腎疾患は、慢性に経過する様々な腎臓病の総称です。タンパク尿などの異常や腎機能が正常の60%未満に低下した状態が3か月以上持続する場合に診断されます。慢性腎疾患初期はほとんど無症状です。長期間の経過で徐々に腎機能が低下し、病期が進行すると、貧血、疲労感、むくみなどの症状が現れます。ある程度まで進行すると自然に治ることはありません。末期腎不全では、透析療法や腎移植を受けなければならない状態に至ります。慢性腎疾患の原因として多いのは糖尿病と高血圧です。血管の豊富な臓器である腎臓は、高血圧の影響が大きく、動脈硬化による腎硬化症を引き起こします。腎硬化症は、現在透析導入の原因の第3位で、生活習慣病や高齢化により増加傾向にあります。
④大動脈瘤
 大動脈は心臓から出る血管で、胸部から腹部に至ります。人体で最も太く、直径は胸部で3cm、腹部で2cm程度あります。大動脈の直径が正常の1.5倍を超えて拡張した場合に大動脈瘤と診断します。大動脈瘤の最大の原因は高血圧と加齢に伴う動脈硬化です。大動脈瘤の大部分は無症状であり、健診や医療機関を受診した際に、胸部X線写真、腹部超音波検査、CTなどにより偶然診断されることが多いです。直径が大きく血圧が高いほど大動脈瘤の破裂の危険は増大します。大動脈瘤が破裂した場合には、激烈な胸痛,背部痛,腹痛が出現し、著しい血圧低下に陥ることもしばしばです。大動脈瘤破裂の救命率は50%以下で、大変重篤です。大動脈瘤のある人は、特に厳格に血圧を管理することが重要です。
大動脈は心臓から出る血管で、胸部から腹部に至ります。人体で最も太く、直径は胸部で3cm、腹部で2cm程度あります。大動脈の直径が正常の1.5倍を超えて拡張した場合に大動脈瘤と診断します。大動脈瘤の最大の原因は高血圧と加齢に伴う動脈硬化です。大動脈瘤の大部分は無症状であり、健診や医療機関を受診した際に、胸部X線写真、腹部超音波検査、CTなどにより偶然診断されることが多いです。直径が大きく血圧が高いほど大動脈瘤の破裂の危険は増大します。大動脈瘤が破裂した場合には、激烈な胸痛,背部痛,腹痛が出現し、著しい血圧低下に陥ることもしばしばです。大動脈瘤破裂の救命率は50%以下で、大変重篤です。大動脈瘤のある人は、特に厳格に血圧を管理することが重要です。
⑤高血圧性網膜症
 高血圧症が慢性に持続すると網膜の細い血管にも影響が及び、網膜動脈の狭小化、狭窄、動脈硬化による血管壁の肥厚、網膜内出血などが認められますが,病期が進行するまではほとんど症状を示さず、重度になると視野欠損などの症状が出ることがあります。一般的には高血圧の治療に伴って高血圧性網膜症は軽快することも多いとされています。眼底(網膜)は人体の中の血管を直接観察できる数少ない場所です。眼底検査で動脈硬化性変化を認めた場合には、脳や心臓等の動脈も同様の状態にあることを意味しますので、全身の動脈硬化を把握するためにも非常に有用な検査です。
高血圧症が慢性に持続すると網膜の細い血管にも影響が及び、網膜動脈の狭小化、狭窄、動脈硬化による血管壁の肥厚、網膜内出血などが認められますが,病期が進行するまではほとんど症状を示さず、重度になると視野欠損などの症状が出ることがあります。一般的には高血圧の治療に伴って高血圧性網膜症は軽快することも多いとされています。眼底(網膜)は人体の中の血管を直接観察できる数少ない場所です。眼底検査で動脈硬化性変化を認めた場合には、脳や心臓等の動脈も同様の状態にあることを意味しますので、全身の動脈硬化を把握するためにも非常に有用な検査です。
高血圧と生活習慣
高血圧治療ガイドライン2025では、減塩(食塩摂取量は1日6g未満)、食事のパターン(野菜や果物の摂取と飽和脂肪酸やコレステロールの摂取の抑制)、適正体重の維持(BMI 25未満)、有酸素持久性動的運動、節酒、禁煙、ストレスの管理が降圧や高血圧の発症予防に有効性があるとされています。高血圧は長期間に及んで動脈硬化を引き起こし重篤な臓器障害に至ります。高血圧の発症予防や進行の防止には、日常生活の改善が重要で、高血圧に対して薬物療法を行っている方にも治療効果を高めます。日常生活に留意して高血圧の脅威から体を守りましょう。

参考文献
人口動態統計月報年計(概数)の概況;厚生労働省.2024年.
日本高血圧学会:高血圧治療ガイドライン2019,2019年.
日本高血圧学会:高血圧管理・治療ガイドライン2025,2025年.ライフサイエンス出版.